start100aaxaf10
00x60Alergie trapią coraz więcej osób spośród nas: oto kolega cierpi na katar
sienny, dziecko koleżanki ma astmę, z kolei nasze dziecko dostaje pokrzywki za
każdym razem, gdy zje uwielbiane truskawki, a nas samych od kilku miesięcy
intensywnie swędzą usta po zjedzeniu jabłka. To niestety nie jest przypadkowa
obserwacja - z nieznanych do tej pory powodów zapadalność na różnego
rodzaju choroby o podłożu alergicznym wzrasta na całym świecie, a szczególnie
szybko w krajach uprzemysłowionych. Nie ma jednak prostej korelacji
pomiędzy zanieczyszczeniem i chemizacją środowiska, a zapadalnością na
alergie. Czynników wywołujących uczulenia jest wiele.
Wdychane powietrze zawiera wiele różnych czynników drażniących i
chorobotwórczych, zarówno cząstek materii nieożywionej (pyłów, gazów,
aerozoli), jak i żywych mikroorganizmów (bakterii, grzybów, pyłków drzew i
traw, spor porostów) lub złożonych struktur z pogranicza tych dwóch światów
materii-wirusów. Oczywiście, układ oddechowy nie jest bynajmniej bezbronny
wobec nich. Działają w nim bardzo skuteczne mechanizmy obronne. Jedne są
ściśle związane ze strukturą i funkcją określonej części układu oddechowego i
działają miejscowo, powierzchniowo, głównie w błonie śluzowej, inne mają
ogólnoustrojowy charakter i są związane z układem odpornościowym.
Załamanie się barier ochronnych, zarówno miejscowych, jak i ogólnych, sprzyja
występowaniu w układzie oddechowym wielu chorób.
Podatność układu oddechowego na choroby jest u różnych osób odmienna i
zależy od wielu czynników predysponujących. Są wśród nich defekty (mutacje)
genetyczne, przenoszone rodzinnie, np. w schorzeniach atopowych (katarze
siennym czy astmie oskrzelowej), jednak ważniejszą rolę sprzyjającą
powstawaniu i rozwojowi schorzeń układu oddechowego, szczególnie
przewlekłych, odgrywają czynniki zewnątrzustrojowe, w tym środowiskowe.
Jedną z najczęstszych i zarazem najcięższych chorób alergicznych,
wywołanych alergenami wziewnymi jest astma oskrzelowa.
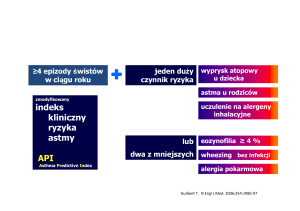
ASTMA
Astma jest przewlekłym schorzeniem dróg oddechowych będącym
poważnym problemem zdrowotnym całego społeczeństwa. Dotyka wszystkie
grupy wiekowe, może mieć przebieg bardzo groźny ze skutkiem śmiertelnym
włącznie. Ocenia się, że na świecie cierpi na astmę około 100 milionów ludzi, a
liczba notowanych przypadków wciąż rośnie.
Astma oskrzelowa jest chorobą znaną od dawna. Początkowo definiowano
tę chorobę, odwołując się głównie do jej objawów, później zwrócono uwagę
również na jej przyczyny oraz wpływ na czynność układu oddechowego.
Najnowsza definicja została podana w 1995 roku przez ekspertów
amerykańskiego Narodowego Instytutu Zdrowia (NIH). Według tego określenia
astma jest chorobą zapalną, w której uczestniczy wiele komórek, głównie
komórki tuczne (mastocyty), granulocyty kwasochłonne (eozynofile) i limfocyty
T. U osób podatnych zapalenie to powoduje nawroty świszczącego oddechu,
duszności, uczucia ściśnięcia klatki piersiowej i kaszlu, głównie w nocy i nad
ranem. Objawy te są przede wszystkim związane z rozlanym, lecz zmiennym
ograniczeniem przepływu w drogach oddechowych, które jest częściowo
odwracalne, samoistnie lub pod wpływem leczenia. Stanowi zapalnemu
towarzyszy też nadwrażliwość na różne bodźce.
Na świecie na astmę choruje ok. 10-15 % dzieci. Wśród dorosłych choroba ta
jest rzadsza, bo pojawia się u 5-10 % populacji. Ogólnie jednak zapadalność na
astmę zwiększa się i - co za tym idzie - wzrastają koszty leczenia, szczególnie
szpitalnego. Nierozpoznanie astmy u dziecka i nierozpoczęcie leczenia prowadzi
do poważnych następstw , począwszy od niepotrzebnej absencji w szkole do
ciężkich, upośledzających dziecko napadów astmatycznych, a nawet zgonu.
Zgony dzieci z powodu astmy są na szczęście rzadkością, ale w Anglii i
Walii umiera rocznie z tego powodu 40-45 dzieci. W innych krajach w ostatnich
dwóch dziesięcioleciach nie zanotowano spadku umieralności. W połowie lat
60-tych nastąpił wzrost umieralności dzieci w wieku 5-14 lat. Wzrost ten
towarzyszył umieralności na astmę dorosłych, (wykr.2.2). Również w Nowej
Zelandii w ciągu ostatnich trzech dziesięcioleci umieralność na astmę
dwukrotnie osiągnęła najwyższy wskaźnik. Przyczyna tej epidemii, pomimo
szczegółowych analiz, nie została wyjaśniona, stwierdzono tylko pewną
zależność między wzrostem umieralności a nadużywaniem -agonistów
wziewnych. Z niektórych krajów dochodzą sygnały, że umieralność na astmę
zmalała, odkąd podstawą jej leczenia stało się podawanie leków
przeciwzapalnych zmniejszających uzależnienie chorych od -agonistów.
Astma jest chorobą cywilizacyjną. Dawno już zauważono, że występuje
znacznie częściej w krajach wysoko uprzemysłowionych, szczególnie tam, gdzie
zanieczyszczenia środowiska, zwłaszcza atmosfery, są duże. Jak na razie, nie ma
jasności co do tego, czy istnieje bezpośredni patogenetyczny związek pomiędzy
chemicznymi skażeniami powietrza a astmą. Wiadomo jednak, że w czasie
trwania smogu (dramatycznego nagromadzenia się w powietrzu cząsteczek
dwutlenku siarki, ozonu, tlenków azotu i spalin z silników dieslowskich)
znacząco rośnie liczba hospitalizacji z powodu zaostrzeń astmy i częściej
zdarzają się zgony spowodowane gwałtownym nasileniem choroby.
Astma występuje rodzinnie. Jeśli choć jedno z rodziców ma astmę,
prawdopodobieństwo wystąpienia tej choroby u dziecka wynosi 30%; jeśli oboje
rodzice mają astmę, to prawdopodobieństwo astmy u dziecka wynosi aż 50%.
Przyczyny.
Istnieje wiele czynników ryzyka predysponujących do pojawienia się
astmy, ale najczęstszą przyczyną tej choroby jest alergia (czyli kontakt z
alergenem wziewnym, na który występuje u danego pacjenta uczulenie ); tak
jest w 90% przypadków astmy u dzieci i w 50% przypadków u osób dorosłych.
Generalnie, klasyfikację czynników inicjujących powstanie astmy oskrzelowej
można przedstawić następująco:
1.Czynniki predysponujące do wystąpienia astmy :
- atopia - genetycznie uwarunkowana zdolność organizmu do wzmożonej
produkcji swoistych przeciwciał klasy skierowanych przeciw antygenom
środowiskowym (alergenom).
- płeć
2.Czynniki wywołujące astmę :
a) alergeny występujące w pomieszczeniach mieszkalnych:
- roztocza kurzu domowego - są to 20-mikronowe drobiny
odchodów roztocza kurzu domowego, żyjącego w ogromnych
ilościach w wilgotnych i ciepłych pomieszczeniach z dużą ilością
tapicerowanych mebli, dywanami, kotarami. Szczególnie dużo jest
ich w sypialniach - w 1 milimetrze sześciennym powietrza jest ich
20 tyś. Alergeny roztoczy są wdychane podczas ręcznego
odkurzania mebli, a także w czasie używania zwykłego
odkurzacza, oraz w nocy, kiedy - śpiąc - poruszamy się w pościeli.
- alergeny zwierzęce - naskórek zwierząt domowych: psów, kotów
(ponad 40% dzieci jest uczulonych na alergeny kocie lub psie).
Istotnym rezerwuarem alergenów jest mocz chomików, myszy,
świnek morskich, a także odchody i upierzenie papug i kanarków.
Zwierzęce alergeny są obecne w powietrzu i kurzu domowym,
dlatego osoby chore mogą doznać napadu astmy zaraz po wejściu
do mieszkania, w którym przebywa zwierzę.
- pierze
- alergeny karaluchów
- grzyby pleśniowe - na przykład pleśnie Alternaria mogą być
przyczyną astmy (w okresie jesiennym). Podobnie zarodniki
Aspergillus fumigatus - mogą spowodować wystąpienie ciężkiego
napadu tej choroby
b) alergeny występujące w środowisku zewnętrznym:
- pyłki roślin ( traw, drzew i chwastów)
- grzyby
c) infekcje wirusowe
d) uczulenia na niektóre leki, zwłaszcza na aspirynę i inne niesteroidowe leki
przeciwzapalne. Mówi się o tzw. astmie aspirynowej (szacuje się, że uczulenie
na aspirynę wyrażone napadami duszności po jej zażyciu dotyczy około 10%
chorych na astmę). Są też leki, które mogą nasilić objawy astmy, szczególnie
beta-blokery, jedne z najczęstszych leków stosowanych w nadciśnieniu
tętniczym i chorobie wieńcowej. Zdarzały się zgony wśród osób cierpiących na
astmę po zażyciu leków należących do tej grupy.
e) rozmaite zanieczyszczenia powietrza (dymy), aerozole, domowe środki
czystości, silne substancje zapachowe (perfumy) mogą spowodować
wystąpienie skurczu podrażnionych oskrzeli wiodącego do ataku astmy.
Mieszanina gazów zanieczyszczających powietrze: dwutlenku siarki, ozonu i
tlenków azotu oraz cząsteczek o wymiarach mniejszych niż 10 mikronów,
emitowanych z silników dieslowskich, może być szczególnie niebezpieczna i wdychana - prowadzi wprost do śmierci osób z ciężką postacią astmy oraz
innymi chorobami układu oddechowego.
f) substancje uczulające występujące w miejscu pracy - astma zawodowa polega
na nadwrażliwości oskrzeli na czynniki zawodowe. Ta nadwrażliwość ma
nieswoisty charakter i jest następstwem wcześniejszej alergizacji dróg
oddechowych. Z drugiej strony jest wiele czynników zawodowych, które nie
będąc alergenami, pobudzają jednak wytwarzanie immunoglobulin E i
prowokują wystąpienie odczynu natychmiastowego w oskrzelach, który
przejawia się jak typowy napad astmatyczny. Najpospolitszą przyczyną astmy
zawodowej jest kontakt ze związkiem chemicznym o nazwie diizocyjanian
toluenu (TDI), który jest używany do bejc i farb.
g) czynniki środowiskowe – np. oddziaływanie współczesnego stylu życia
(choćby materiały, z jakich wykonuje się elementy wyposażenia mieszkań, czy
dieta)
Przewlekły proces zapalny toczący się w ścianie oskrzeli powoduje, że
czasem całkiem niealergiczne czynniki wyzwalają napad astmy. Np. oddychanie
zimnym i suchym powietrzem, szczególnie w czasie wysiłku fizycznego stanowi
silny bodziec powodujący uwolnienie histaminy z komórek tucznych i
wystąpienie typowej duszności astmatycznej.
Udowodniono, że palenie tytoniu przez kobiety w ciąży zwiększa ryzyko
zachorowalności na astmę u narodzonych dzieci.
Objawy
Objawami astmy jest brak tchu, ściskanie w piersiach, świsty (wysokie
dźwięki, które są wynikiem wydobywania się powietrza ze zwężonych oskrzeli)
i kaszel.Najbardziej typowa jest napadowa duszność. Dość często pojawia się
ona w nocy lub nad ranem. Chory podczas napadu odczuwa ucisk w klatce
piersiowej, ma poczucie ciasnoty w piersiach. Nasilenie napadów może się
zmieniać z dnia na dzień. W czasie ciężkiego ataku oddychanie może być
szczególnie utrudnione, nie jest możliwy żaden wysiłek, wykonanie choćby
jednego kroku. Nie można wypowiedzieć najkrótszego zdania. Chory przybiera
charakterystyczną pozycję: siedzi pochylony do przodu, mocno opierając się na
rękach - uruchamia wszystkie mięśnie oddechowe. Widać ogromny wysiłek, z
jakim wydycha powietrze.
Częstym objawem astmy jest kaszel. Występuje szczególnie często nocą
(kiedy stężenie krążącej we krwi adrenaliny, hormonu rozszerzającego oskrzela,
jest wyjątkowo niskie) lub nad ranem. Niekiedy kaszel jest jedynym objawem
astmy. Mówi się wtedy o tzw. kaszlowej odmianie astmy, czyli zespole Corraro.
Kaszel może być suchy, ale może też towarzyszyć mu gęsta, ciągnąca się,
trudna do odkrztuszenia wydzielina. Kaszel astmatyczny jest bardzo typowy dla
choroby występującej u dzieci.
Mechanizm astmy
Astma jest chorobą zapalną. Podstawowym mechanizmem leżącym u jej
podstaw jest reakcja immunologiczna z udziałem komórki tucznej (mastocytu) i
immunoglobuliny E (IgE). Komórki tuczne gromadzą się w dużej liczbie w
ścianie oskrzeli. W ich wnętrzu, w ziarnistościach, widocznych pod
mikroskopem, gromadzą się różne aktywne substancje, m.in. histamina,
serotonina, proteazy, jak tryptaza i chymaza. Jeśli w wyniku zetknięcia się
osoby chorej z wziewnym alergenem dojdzie do wytworzenia przez limfocyty
immunoglobuliny E, to wkrótce ta immunoglobulina, po przyłączeniu się do
powierzchniowego receptora komórki tucznej, doprowadza do zjawiska
degranulacji mastocytu, której efektem jest uwolnienie na zewnątrz komórki
substancji aktywnych. (Warto pamiętać, że nie tylko immunoglobulina E
aktywuje komórki tuczne - mogą to uczynić np. jony wapnia, opiaty (kodeina,
morfina) czy ACTH).
Aktywacja mastocytów nie ogranicza się do uwolnienia substancji w nich
nagromadzonych. Dochodzi także do syntezy nowych, innych aktywnych
związków chemicznych, przede wszystkim prostaglandyn, tromboksanów i
leukotrienów oraz do ich uwolnienia.
Pojawienie się w ścianie oskrzeli rozmaitych aktywnych mediatorów
prowadzi w niej do różnych zmian, zachodzących najpierw bardzo szybko
(alergicznych odczynów wczesnych), a potem powoli i przewlekle (zapalnych
odczynów późnych), w których rola komórek tucznych jest już mniejsza.
Okrężne mięśnie oskrzeli nadmiernie kurczą się, reagując na katecholaminy,
acetylocholinę, neuropeptydy, a pobudzone gruczoły błony śluzowej zaczynają
intensywnie wytwarzać gęsty śluz. Naczynia krwionośne rozszerzają się,
ułatwiając powstawanie wysięku w otaczającej tkance; mogą się w ich świetle
pojawić mikrozakrzepy, hamujące dopływ krwi do określonych obszarów błony
śluzowej.
Do ściany oskrzeli, wskutek zadziałania wydzielonych substancji
przyciągających (chemotaktycznych), cytokin, masowo napływają różne
komórki typowe dla procesu zapalnego, spośród których w astmie największe
znaczenie mają granulocyty kwasochłonne (eozynofile). To one są źródłem
kolejnych aktywnych substancji (białek i peptydów, cytokin, leukotrienów),
które walnie przyczyniają się do wystąpienia i trwania w błonie śluzowej
oskrzeli przewlekłego procesu zapalnego. W jego rezultacie błona śluzowa
oskrzeli staje się nadreaktywna i łatwo reagująca obrzękiem, nadmiernym
wydzielaniem śluzu i skurczem mięśni na różne wziewne czynniki nie będące
wcale alergenami. Przewlekłe zapalenie jest naistotniejszym zjawiskiem
chorobowym toczącym się w ścianie oskrzeli osób chorych na astmę.
Mechanizm alergiczny astmy związany jest z limfocytami, komórkami
tucznymi (mastocytami), granulocytami kwasochłonnymi (eozynofilami) oraz z
licznymi aktywnymi substancjami chemicznymi, powstałymi w wyniku
kontaktu organizmu z alergenem.
Limfocyty są źrodłem immunoglobuliny E (IgE), która wiążąc się z
receptorem komórki tucznej, powoduje uwolnienie z niej mediatorów reakcji
alergicznej, przede wszystkim histaminy, powodującej skurcz mięśni oskrzeli,
wzmożone wydzielanie gęstego śluzu do światła oskrzela, rozluźnienie ścian
drobnych naczyń krwionośnych - prowadzące do obrzęku otaczającej je tkanki.
Efektem zadziałania histaminy jest znaczące zwężenie światla oskrzeli
utrudniające przepływ powietrza, szczególnie w czasie wydechu (u człowieka
zdrowego wydech jest aktem biernym, na ogół nie wymagającym udziału
mięśni). Zablokowanie przepływu powietrza może być w ciężkich przypadkach
niemal całkowite, na ogół jednak jest częściowe. Jest ono z reguły odwracalne,
głównie dzięki lekom rozszerzającym oskrzela.
Oprócz komórek mastocytów w astmie bardzo aktywnymi komórkami stają
się granulocyty kwasochłonne, które inicjują i podtrzymują proces zapalny w
ścianie oskrzeli, czyniąc ją nadreaktywną na różne, niekoniecznie alergizujące
czynniki. W procesie zapalnym uczestniczą liczne mediatory zapalenia, spośród
których ogromną rolę pełnią leukotrieny, które podtrzymują patologiczne
procesy wywoływane przez krótko działającą histaminę.
Przebieg choroby
Astma klinicznie na ogół przebiega napadowo, pozostając
patofizjologicznego punktu widzenia przewlekłą chorobą zapalną.
z
Przebiega z różnym nasileniem. Może przybrać postać łagodną, wręcz
sporadyczną, kiedy napady duszności, świstów i kaszlu zdarzają się rzadko i
mają na ogół łagodny przebieg, ustępując samoistnie lub bardzo szybko po
podaniu wziewnego leku rozszerzającego oskrzela. W poważniejszych
postaciach astmy napady są częste lub bardzo częste, trwają dłużej i nie ustępują
zbyt szybko, na ogół dopiero po większej dawce leków, nie tylko podawanych
wziewnie. W przypadku astmy ciężkiej zmiany w oskrzelach mogą mieć
charakter utrwalony, praktycznie nieodwracalny. Ciężka astma wymaga
intensywnego leczenia, napady leczy się w szpitalu.
Niektórzy lekarze operują pojęciem astmy niestabilnej, której istotą jest
ogromna zmienność objawów w okresie zaostrzenia. Dla wielu jednak
niestabilność kliniczna astmy jest tylko jedną z ważnych cech ciężkiego jej
przebiegu.
Astma toczy się przez wiele lat. Po okresie dużego nasilenia w
dzieciństwie, później może ustąpić. Okres remisji może być wieloletni. Astma
pojawiająca się w wieku średnim na ogół nie ustępuje całkowicie, przeciwnie,
toczący się proces zapalny, jeśli nie będzie właściwie leczony, może
doprowadzić do znacznych trwałych zmian w ścianie oskrzela, powodujących
nasiloną w różnym stopniu niewydolność oddechową.
Terapia
Mimo, że astmy nie można całkowicie wyleczyć, jej rozwój można
skutecznie kontrolować, głównie dzięki rosnącej wiedzy na temat astmy. Astma
jest obecnie postrzegana jako przewlekłe zapalenie dróg oddechowych
charakteryzujące się zaostrzeniami kaszlu, obecnością rozlanych świstów,
uczuciem ciasności w klatce piersiowej i trudnościami w oddychaniu. Zwykle
zmiany te są odwracalne, jednak kiedy nie są, mogą prowadzić do zagrożenia
życia.
Głównymi czynnikami związanymi z rosnącą śmiertelnością astmy
oskrzelowej są błędy w jej rozpoznaniu jak i nieprawidłowe leczenie.
Prawidłowe leczenie astmy obejmuje: edukację chorych, długofalowe
podawanie leków przeciwzapalnych, wprowadzenie metod pozwalających na
identyfikację objawów nasilenia choroby, szybkie leczenie zaostrzeń, oraz
należy dążyć do ograniczenie ekspozycji na czynniki wywołujące astmę:
dzieciom chorym na astmę nie należy dawać pluszowych zabawek.
należy pozbyć się, o ile to możliwe, zwierząt domowych - a jeśli już ma się
np. psa, powinien być jak najczęściej kąpany.
należy wystrzegać się wilgoci, chronić przed zarodnikami pleśni.
trudno uchronić się przed zanieczyszczeniami atmosferycznymi. Warto
jednak unikać obszarów stale zadymionych, w których ryzyko smogu jest
duże.
astmatycy powinni znać okresy pylenia roślin, wiedzieć, kiedy określone
pyłki osiągają maksimum stężenia w atmosferze w roku i w ciągu dnia.
bardzo ważne jest unikanie zakażeń dróg oddechowych.
jeśli przyczyną astmy są pyły, opary czy dymy w miejscu pracy, trzeba...
zmienić pracę, ponieważ tylko unikanie znanego czynnika drażniącego może
całkowicie uwolnić od napadów choroby.
Mimo, że genetyczne czynniki warunkujące astmę (atopia) nadal zajmują
ważne miejsce w patogenezie astmy, jednak coraz więcej uwagi zwraca się na
udział czynników środowiskowych przyczyniających się do rozwoju choroby.
Celem leczenia farmakologicznego jest likwidacja nocnych napadów
duszności i zmniejszenie częstości dziennych objawów skurczu oskrzeli. Astma
jest przewlekłą chorobą zapalną. Stosowane są leki zmniejszające proces
zapalny. Są to glikokortykoidy wziewne, które w znaczący sposób zmniejszają
odczyny zapalne, powodując, że napady duszności są rzadsze i słabiej
wyrażone. W przypadku astmy sporadycznej nie są one konieczne.
Ciężka astma wymaga leczenia wielokierunkowego, zwłaszcza podawania,
na ogół przez krótki czas, glikokortykoidów doustnych (np. prednizonu). Ciężki
napad astmatyczny leczy się za pomocą ciągłej inhalacji leku rozszerzającego
oskrzela. Niekiedy konieczne jest podanie tego leku w dożylnym wlewie
kroplowym. Niestety wiąże się to z licznymi objawami niepożądanym,
szczególnie ze strony układu krążenia. Tlenoterapia jest bardzo wskazana. W
dramatycznej sytuacji załamania się wydolności oddechowej konieczne jest
zastosowanie sztucznej wentylacji za pomocą najwyższej klasy respiratora.
Jak zapobiegać atakom astmy?
Poza regularnym stosowaniem środków inhalujących, należy zwrócić uwagę
jakie czynniki znajdują się w grupie uczulających nas alergenów i unikać ich
jak... ognia !
Mam atak astmy... !
1. Natychmiast użyj inhalatora
2. Jeżeli użycie inhalatora nie przynosi ulgi po 5 do 10 minutach użyj go jeszcze
raz.
3. Jeżeli masz teofilinę szybkodziałającą weź 1 tabletkę.
4. Jeżeli to nie pomoże niezwłocznie skontaktuj się ze swoim lekarzem lub
wezwij pogotowie ratunkowe.
5. Do czasu przybycia pomocy - ponawiaj inhalację co 15-20 minut.
KATAR SIENNY
Kolejną chorobą alergiczną wywołaną przez alergeny wziewne jest katar
sienny, inaczej tzw. pyłkowica. Jest ona częstą chorobą w wielu krajach
rozwiniętych; cierpi na nią 10-20% populacji ogólnej. Szereg badań opartych na
kwestionariuszach i obiektywnych testach lub badaniu lekarskim wykazuje, że
w ciągu ostatnich dziesięcioleci zapadalność na katar sienny w krajach
europejskich wzrastała.
Alergiczny nieżyt nosa można podzielić na całoroczny, sezonowy i
zawodowy, w zależności od czasu ekspozycji na czynnik wywołujący.
Całoroczny alergiczny nieżyt nosa najczęściej jest wywołany przez alergeny
występujące w pomieszczeniach mieszkalnych (wymienione wyżej). Sezonowy
alergiczny nieżyt nosa powoduje natomiast wiele różnych pyłków roślin.
Niektóre różnice między sezonowym i całorocznym alergicznym
nieżytem nosa przedstawia tabela.
Charakterystyka alergicznego nieżytu nosa
Cecha
Sezonowy Całoroczny
zatkanie nosa
zmiennie zawsze, dominujące
surowiczo-śluzowa,
wodnista, spływanie wydzieliny
wydzielina
często
po tylnej ścianie gardła,
zmiennie
kichanie
zawsze zmiennie
zaburzenia powonienia
zmiennie często
objawy oczne
często
rzadko
astma
zmiennie często
przewlekłe zapalenie zatok przynosowych niekiedy często
Przyczyny
Ziarna pyłku roślin są męskimi gametami niezbędnymi do reprodukcji
roślin, wytwarzanymi przez pręciki kwiatowe i przenoszonymi na znamię słupka
kwiatu żeńskiego przez wiatr, wodę, owady lub ptaki.
W 1931 roku Thommen zdefiniował warunki, jakie muszą być spełnione, aby
pyłek wywołał u osoby atopowej uczulenie, a co za tym idzie - objawy
kliniczne. Pyłek musi:
zawierać
komponent
antygenowy
zdolny
do
indukowania
nadwrażliwości,
należeć do rośliny wiatropylnej,
być produkowany w olbrzymich ilościach,
być dostatecznie lekki, aby wiatr mógł go przenosić na duże odległości,
należeć do rośliny występującej powszechnie na danym terenie.
Pierwsze kryterium Thommena jest szczególnie ważne. Pyłek musi zawierać
swoisty komponent wywołujący uczulenie (antygen), mający swoistą możliwość
indukowania IgE-zależnej odpowiedzi ustroju (alergen) oraz wiązania się z tymi
przeciwciałami i przez to wywoływania objawów klinicznych. Może to
tłumaczyć stosunkowo małą częstość występowania pyłkowicy wywoływanej
przez rośliny wiatropylne w porównaniu z olbrzymią liczbą ich gatunków oraz
szerokim rozpowszechnieniem.
Lista gatunków roślin, których pyłek może wywołać objawy chorobowe u
osób uczulonych, jest różna dla różnych obszarów geograficznych i powinna
być dla każdego kraju opracowana osobno. W Polsce badania nad opadem pyłku
roślin rozpoczęto w latach 30-tych, opierały się one głównie na obserwacjach
kwitnienia roślin w rejonie Krakowa. W latach 70-tych na podstawie badań
opadu pyłkowego metodą grawimetryczną opracowano kalendarze pylenia dla
Warszawy, Bydgoszczy, Łodzi i Krakowa. Od 1989 roku skoordynowane
badania w całej Polsce prowadzi Ośrodek Badania Alergenów Środowiskowych.
Według większości autorów alergeny pyłku znajdują się przede wszystkim w
wewnętrznej warstwie ziarna i wydostają się na jego powierzchnię przez pory.
Alergenami o zasadniczym znaczeniu określa się te, które wywołują reakcje u
większości osób atopowych (wg Marscha u 90% osób z predyspozycją
genetyczną, wykazaną za pomocą testów punktowych), natomiast alergenami o
mniejszym znaczeniu - te, które wywołują znaczące objawy tylko u niewielkiej
liczby osób (do 10%) lub niewielkie objawy u dużej liczby osób.
W zależności od strefy klimatycznej różna jest roślinność, a w związku z
tym różne jest narażenie na poszczególne alergeny pyłkowe. Dla krajów Europy
Północnej charakterystyczna jest większa częstość uczuleń na alergeny pyłku
brzozy, w krajach Europy Środkowej i Zachodniej najczęstszą przyczyną
uczuleń są alergeny pyłku traw, brzozy i bylicy, a w krajach Europy
Południowej największa grupa chorych wykazuje nadwrażliwość na alergeny
pyłku drzewa oliwnego, parietarii i traw. Według większości autorów objawy
uczuleniowe występują u wszystkich osób nadwrażliwych przy narażeniu na
pyłek w stężeniu około 50 ziaren w 1 m3 powietrza.
Czas rozpoczęcia i zakończenia pylenia przez poszczególne rośliny jest
zależny od krainy geograficznej i warunków klimatycznych. Najwcześniej
pylenie rozpoczyna się w części południowo-zachodniej, a najpóźniej (po ok.
10-14 dniach) w części północno-wschodniej kraju. W Polsce sezon pylenia
roślin rozpoczyna się zwykle na przełomie stycznia i lutego pyleniem leszczyny
i olchy, a kończy w październiku. Szczegóły przedstawia kalendarz pylenia
opracowany na postawie 10-letnich pomiarów stężenia pyłku roślin w
atmosferze kilkunastu miast Polski (rys.)
Uczuleniu na pyłki roślin sprzyja zwiększona przepuszczalność błon
śluzowych dróg oddechowych - wywołana np. przebytym zakażeniem
wirusowym lub drażniącym działaniem zanieczyszczeń środowiskowych.
Zakażenia wirusowe, a szczególnie zanieczyszczenia atmosfery, np. spaliny
samochodowe, dym z papierosów itp.- uszkadzają nabłonek rzęskowy,
usuwający ze śluzówki nosa i gardła zanieczyszczenia: drobnoustroje (wirusy,
bakterie), kurz, pyłki roślin, pyliste substancje chemiczne itp. zanim dostaną się
do wnętrza organizmu.
Mechanizm wyzwalający reakcję alergiczną
Przyjmuje się, że za reakcje alergiczne odpowiadają specjalne
przeciwciała, jakie system odpornościowy wytwarza dla niszczenia bakterii,
wirusów, pasożytów, toksyn itp. U ludzi chorych na alergię - przeciwciało
oznaczone symbolem IgE niespodziewanie się uaktywnia. Zwykle występuje
ono w organizmie w niewielkich ilościach, jednak u alergików jest go co
najmniej dziesięciokrotnie więcej. Właśnie to przeciwciało błędnie reaguje na
pyłki roślin i inne unoszące się w powietrzu alergeny (roztocze, sierść zwierząt
itp.), osadzające się na błonie śluzowej nosa, myląc je prawdopodobnie z
pasożytami pokarmowymi.
Przebieg reakcji alergicznej
Komórki tuczne, znajdujące się tuż pod powierzchnią błony śluzowej, są
mimowolnymi sprawcami najbardziej dotkliwych objawów alergicznego nieżytu
nosa. Wytwarzają one w swym wnętrzu duże ilości tzw. mediatorów zapalenia,
zwłaszcza histaminy. Wystarczy, aby pyłek roślinny osiadł w ich pobliżu i
został zaatakowany przez dwa przeciwciałami IgE, dyżurujące na ich
powierzchni, aby komórka ta obficie wydzieliła histaminę. Wydzielanie
histaminy i wywołany tym stan zapalny jest sygnałem wzywającym cały układ
odpornościowy do gwałtownej walki z pozornym wrogiem – np. z pyłkami
roślin. Niestety wskutek masowego napływu pyłków, jest to beznadziejna walka
z dotkliwymi skutkami ubocznymi. Obecne w śluzówce receptory histaminowe,
pobudzone przez histaminę, powodują rozszerzenie naczyń krwionośnych i
wysięk osocza krwi do okolicznych tkanek.
Objawy
Katar sienny trudno jest odróżnić od zwykłego kataru
„przeziębieniowego”. Chorobę tę powinno się rutynowo podejrzewać w ciepłej
porze roku, gdy bez typowych przyczyn, takich jak przechłodzenie,
przemoczenie, itp. - pojawiają się standardowe symptomy przeziębienia: ból
głowy, uczucie zatkania nosa i wodnisty wyciek z nosa. Rozpoznanie alergii
potwierdza nieobecność podwyższonej temperatury i objawy przeziębienia
przeciągające się znacznie ponad standardowe 10 dni.
Kiedy pyłki roślinne wnikają do dróg oddechowych osoby uczulonej powoduje to podrażnienie, a następnie zapalenie i obrzęk błony śluzowej nosa.
Objawami pochodzącymi z nosa, zatok i oczu są: - obfity wyciek wodnistej
wydzieliny z nosa połączony ze swędzeniem nosa i napadowym, bardzo
częstym kichaniem. Towarzyszy temu zwykle niemożność oddychania przez
nos, światłowstręt oraz swędzenie i łzawienie oczu, zaczerwienienie twarzy, a
niekiedy obrzęk górnej wargi. Objawy te nasilają się przy gorącej, wietrznej
pogodzie. Alergiczny sezonowy nieżyt nosa objawia się świądem nosa,
kichaniem, wyciekiem wodnistej wydzieliny z nosa i uczuciem zatkania nosa.
Mogą też występować dodatkowe objawy, takie jak ból głowy, upośledzenie
węchu i objawy spojówkowe.
Leczenie i profilaktyka
Jeśli podejrzewamy u siebie katar sienny, to powinniśmy o tym
poinformować lekarza. Pyłkowica nie leczona ma bowiem tendencję do
nasilania się, niekiedy może sprzyjać pojawieniu się innej groźnej choroby
alergicznej jaką jest wcześnie omówiona astma.
Lekarz może zalecić wykonanie testów w celu stwierdzenia czy jest się
alergikiem. Przykłady testów:
1. Testy skórne punktowe, polegające na wprowadzeniu pod naskórek
rożnych substancji; po 15 min obserwuje się powstanie bąbla w miejscu
nakłucia i porównuje go z reakcją na histaminę
2. Testy skórne kontaktowe, stosowane przy podejrzeniu nadwrażliwości
typu późnego – alergia. Potencjalne alergeny nakłada się na skórę pleców,
zakrywa, a następnie odczytuje po 48 i 72 godzinach.
3. Określanie w surowicy krwi obecności specyficznych przeciwciał –
immunoglobulin klasy E.
4. Test degranulacji mastocytów (komórek zapalnych), w którym w
probówce z krwią pacjenta badana jest bezpośrednia reakcja mastocytów
z potencjalnym alergenem.
Jedynymi skutecznymi sposobami ochrony przed alergią wziewną są
szczepionki i leki przeciwalergiczne. Wśród szczepionek odczulających
wyróżniamy: wodne roztwory odpowiednio osłabionych alergenów (iniekcje co
dwa dni), roztwory absorbowane na wodorotlenku glinu (zastrzyk raz na
tydzień) lub szczepionki na tyrozynie (raz na 2 tygodnie). Są też szczepionki
doustne i inhalowane do nosa .Nie na każdy alergen i nie od razu można jednak
chorego uodpornić. W wielu sytuacjach należy podać choremu odpowiedni lek
neutralizujący dokuczliwą reakcję alergiczną, spowodowaną przez mediatory
zapalenia.
Za leki pierwszego rzutu uważa się preparaty antyhistaminowe. Jest wiele
grup preparatów przeciwhistaminowych, stosowanych w różnych rodzajach
alergii. Na szczególną uwagę zasługują leki najnowszej generacji nie
wywołujące przykrych działań niepożądanych, jakimi są: senność i
spowolnienie myślenia oraz poruszania się, co utrudnia, a nawet wręcz
uniemożliwia np. prowadzenie samochodu, pracę w zawodach wymagających
skupienia, wzmożonej uwagi i koncentracji lub pracę na wysokościach.
Leki antyhistaminowe neutralizują i łagodzą większość miejscowych
objawów uczuleniowych takich jak: świąd, katar sienny, alergiczne zapalenie
spojówek, pokrzywki pokarmowe i polekowe, atopowe zapalenie skóry,
pokrzywki kontaktowe (np. pojawiające się w wyniku działania środków
czystościowych lub kosmetyków), odczyny spowodowane działaniem jadu
owadów. Zawsze jednak, w przypadku dolegliwości alergicznych należy poddać
się dokładnej diagnozie lekarskiej i stosować się do otrzymanych zaleceń.
Ochrona chorego przed alergenem pyłku roślin jest szczególnie ważna,
ponieważ intensywne, często powtarzające się i długotrwałe zaostrzenia
objawów alergicznego zapalenia błony śluzowej nosa prowadzą do licznych
powikłań i nasilają proces chorobowy. Każdy pacjent cierpiący na alergiczne
zapalenie błony śluzowej nosa i spojówek powinien prócz leczenia objawowego
otrzymać od lekarza szczegółowe instrukcje, w jaki sposób ograniczać kontakt z
aeroalergenami. W przeprowadzonych w Ośrodku Badania Alergenów
Środowiskowych badaniach stężenia aeroalergenów wykazano olbrzymie
zróżnicowanie stężeń pyłku roślin nawet w obrębie tej samej miejscowości.
Ilościowe i jakościowe różnice w stężeniu pyłku w poszczególnych dzielnicach
dużych miast mogą być na tyle istotne, że pacjenci przebywając w tym samym
dniu w różnych miejscach, mogą mieć bardzo nasilone objawy bądź nie mieć
ich wcale. Jest wiele miejsc, gdzie stężenie pyłku jest bardzo małe, i chory może
się w nich czuć bezpiecznie nawet bez leków (np. kryte baseny, budynki, w
których klimatyzatory mają wbudowane filtry powietrza). Małe stężenie pyłku
występuje również w pobliżu dużych zbiorników wodnych, gdyż pyłek znacznie
łatwiej osadza się na powierzchni zbiornika wodnego niż na powierzchni gruntu.
Na podstawie wywiadu potwierdzonego testami skórnymi i badaniami
klinicznymi można ustalić dla chorych z sezonowym alergicznym nieżytem
nosa następujące zalecenia:
Unikać długich spacerów oraz przebywania na łąkach, w lasach czy na
polach w okresie kwitnienia roślin najsilniej uczulających.
Unikać w miarę możności spacerów rano, gdy opad pyłków jest
największy w wietrzne, suche dni, jak też nie otwierania okien, gdy
stężenie pyłków w powietrzu jest wysokie.
Stosować maski filtrujące powietrze i ubrania z długim rękawem podczas
pracy w ogrodzie.
Po powrocie do domu, z ogrodu, czy spaceru wziąć prysznic lub umyć
twarz i ręce, aby zmyć z ciała alergeny pyłków roślin oraz zmienić odzież.
Nigdy nie używać wentylatora skierowanego do wnętrza domu. Będzie on
wciągać pyłki i pleśnie z zewnątrz do mieszkania.
Używać filtrów powietrza w sypialni.
Unikać jazdy samochodem lub pociągiem z otwartymi oknami w okresie
wiosenno-letnim.
Wakacje i urlopy spędzać nad morzem lub w wysokich górach, gdzie
stężenie pyłków jest mniejsze, niż w zamkniętych pomieszczeniach.
Codziennie słuchać komunikatów o stężeniu pyłków roślin na danym
terenie kraju.
Od 11 lat aktualne i prognozowane stężenie pyłku roślin jest
zamieszczane
w
komunikatach
Ośrodka
Badania
Alergenów
Środowiskowych, publikowane m.in. w Panoramie TVP, w niedziele o
godzinie 21.00, w Polskim Radio w programie I (Sygnały Dnia) w soboty o
7.50, w sobotnich wydaniach Rzeczpospolitej, Super Expressu i w licznych
dziennikach i rozgłośniach lokalnych. Szczegółowe informacje o stężeniu
pyłku w 7 regionach kraju dostępne są w również w internetowym Serwisie
Alergologicznym (www.alergen.info.pl) oraz Serwisie Pyłkowym
(www.astma.org). Serwis Pyłkowy firmy GlaxoWellcome (www.astma.org)
umożliwia również zamówienie indywidualnej informacji przesyłanej pocztą
elektroniczną w chwili rozpoczęcia pylenia danej rośliny w miejscu
zamieszkania chorego. W 1999 roku z możliwości tej skorzystało ponad
8500 chorych.
Alergiczny nieżyt nosa może w różnym stopniu ograniczać fizyczne,
psychiczne i społeczne aspekty życia chorych, a także mieć wpływ na ich
karierę zawodową. Nie docenia się tej choroby jako przyczyny cierpienia i
obniżenia jakości życia. Jeśli objawy alergicznego nieżytu nosa nie są
odpowiednio opanowane, mogą utrudniać uczenie się i zaburzać sen.
Roczne koszty bezpośrednie związane z alergicznym nieżytem nosa
szacuje się w Europie na 1,0-1,5 biliona euro, a koszty pośrednie na 1,5-2,0
bilionów euro. Oceniając społeczno-ekonomiczne następstwa choroby, powinno
się także brać pod uwagę możliwy związek między alergicznym nieżytem nosa
a innymi chorobami, takimi jak: astma, zapalenie zatok przynosowych,
zapalenie ucha środkowego, polipy nosa, zakażenia dolnych dróg oddechowych,
a nawet wady zgryzu.
W ostatnich latach zgromadzono nowe informacje na temat
mechanizmów patofizjologicznych zapalenia alergicznego. Na ich podstawie
częściowo zmodyfikowano lub ulepszono strategię postępowania leczniczego
oraz zbadano nowe leki, nowe drogi podawania leków i ich dawkowanie.
Literatura:
1. Wacław Droszcz „Alergia”, Warszawa 1986
2. John O.Warner, William F.Jackson „Choroby alergiczne u dzieci –
atlas”,1994
3. Kwartalnik dla lekarzy alergologów „Alergologia współczesna”,
Katowice IV-2000
4. Kwartalnik „Alergia i ty”, nr.2(5)2000r.
5. www.alergen.info.pl
6. www.alergie.pl
7. www.alergen.astma.org
8. www.apsik.pl
9. www.komosa.phg.pl