Dr n med. Alfred Samet
specjalista II st z mikrobiologii i serologii
Konsultant Wojewódzki w zakresie mikrobiologii
Co to za liczby?
0%
1,5 %
5 %
30%
Dane epidemiologiczne dotyczące
alert patogenów w Polsce
Epidemiologia zgonów infekcyjnych
dotyczących zakażeń szpitalnych
Czy w Polsce są ośrodki
referencyjne monitorujące
metodami genetycznymi szczepy
alarmowe ?
Jakie jest zużycie antybiotyków,
które stosowane są w zakażeniach
szpitalnych szczepami
alarmowymi?
Karbapenemy
Glikopeptydy
Oksazolidynony (Linezolid)
Ustawa o zapobieganiu oraz zwalczaniu
zakażeń i chorób zakaźnych u ludzi
Art. 11.
1. Kierownicy zakładów opieki zdrowotnej oraz inne osoby
udzielające świadczeń zdrowotnych są obowiązani do
podejmowania działań zapobiegających szerzeniu się
zakażeń i chorób zakaźnych.
2. Działania, o których mowa w ust. 1, obejmują w szczególności:
1) ocenę ryzyka wystąpienia zakażenia związanego z wykonywaniem
świadczeń zdrowotnych;
2) monitorowanie czynników alarmowych i zakażeń
związanych z udzielaniem świadczeń zdrowotnych w
zakresie wykonywanych świadczeń;
Ustawa o zapobieganiu oraz
zwalczaniu zakażeń i chorób
zakaźnych u ludzi
Art. 11. cd.
3) opracowanie, wdrożenie i nadzór nad procedurami zapobiegającymi
zakażeniom i chorobom zakaźnym związanym z udzielaniem
świadczeń zdrowotnych, w tym dekontaminacji:
a) skóry i błon śluzowych lub innych tkanek,
b) wyrobów medycznych oraz powierzchni pomieszczeń i urządzeń;
4) stosowanie środków ochrony indywidualnej i zbiorowej w celu
zapobieżenia przeniesieniu na inne osoby biologicznych czynników
chorobotwórczych;
5) wykonywanie badań laboratoryjnych oraz analizę lokalnej sytuacji
epidemiologicznej w celu optymalizacji profilaktyki i terapii
antybiotykowej;
6) prowadzenie kontroli wewnętrznej w zakresie realizacji działań, o
których mowa w ust.
Ustawa o zapobieganiu oraz zwalczaniu
zakażeń i chorób zakaźnych u ludzi
Art. 14.
1. Kierownicy szpitali lub zespołów zakładów opieki zdrowotnej, w
skład których wchodzi szpital, są obowiązani do wdrożenia i
zapewnienia funkcjonowania systemu zapobiegania i zwalczania
zakażeń szpitalnych, obejmującego:
1) powołanie i nadzór nad działalnością zespołu i komitetu kontroli
zakażeń szpitalnych;
2) ocenę ryzyka i monitorowanie występowania zakażeń
szpitalnych i czynników alarmowych;
Ustawa o zapobieganiu oraz
zwalczaniu zakażeń i chorób
zakaźnych u ludzi
3) organizację udzielania świadczeń zdrowotnych, w sposób zapewniający:
a) zapobieganie zakażeniom szpitalnym i szerzeniu się czynników
alarmowych,
b) warunki izolacji pacjentów z zakażeniem lub chorobą zakaźną oraz
pacjentów szczególnie podatnych na zakażenia szpitalne,
c) możliwość wykonywania badań laboratoryjnych w ciągu całej doby,
d) wykonywanie badań laboratoryjnych, umożliwiających identyfikację
biologicznych czynników chorobotwórczych wywołujących zakażenia i
choroby zakaźne, oraz ich weryfikację przez podmioty, o których mowa w
art. 9 ust. 2,
e) ograniczenie narastania lekooporności biologicznych czynników
chorobotwórczych w wyniku niewłaściwego stosowania profilaktyki i
terapii antybiotykowej;
4) monitorowanie i rejestrację zakażeń szpitalnych i czynników
alarmowych;
5) sporządzanie i przekazywanie właściwemu państwowemu inspektorowi
sanitarnemu raportów o bieżącej sytuacji epidemiologicznej szpitala;
6) zgłaszanie w ciągu 24 godzin potwierdzonego epidemicznego wzrostu
liczby zakażeń szpitalnych właściwemu państwowemu inspektorowi
sanitarnemu.
Ustawa o zapobieganiu oraz zwalczaniu zakażeń
i chorób zakaźnych u ludzi
Art 14 cd.
2. Kierownicy szpitali lub zespołów zakładów opieki zdrowotnej, w
skład których wchodzi szpital, są obowiązani do gromadzenia w
szpitalu informacji o zakażeniach szpitalnych i czynnikach
alarmowych oraz prowadzenia rejestru zakażeń szpitalnych i
czynników alarmowych.
4. Informacje o zakażeniach szpitalnych i czynnikach alarmowych zawierają:
1) rozpoznanie kliniczne zakażenia szpitalnego lub czynnika alarmowego;
2) charakterystykę podstawowych objawów klinicznych;
3) okoliczności wystąpienia zakażenia, zachorowania lub zgonu z powodu
zakażenia szpitalnego lub czynnika alarmowego, ze szczególnym
uwzględnieniem czynników ryzyka oraz charakterystyki biologicznego
czynnika zakaźnego, oraz inne informacje niezbędne do sprawowania
nadzoru epidemiologicznego, zgodnie z zasadami współczesnej wiedzy
medycznej.
Ustawa o zapobieganiu oraz zwalczaniu
zakażeń i chorób zakaźnych u ludzi
Art 14 cd.
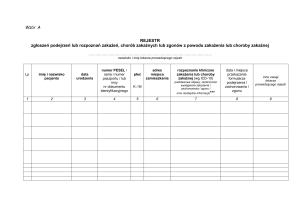
5. Rejestr zawiera następujące dane osób, u których rozpoznano zakażenie
szpitalne lub czynnik alarmowy:
1) imię i nazwisko;
2) datę urodzenia;
3) numer PESEL, a w przypadku gdy osobie nie nadano tego numeru - serię i
numer paszportu albo numer identyfikacyjny innego dokumentu, na
podstawie którego jest możliwe ustalenie danych osobowych;
4) płeć;
5) adres miejsca zamieszkania;
6) rozpoznanie kliniczne zakażenia szpitalnego lub czynnika alarmowego oraz
charakterystykę podstawowych objawów klinicznych oraz okoliczności
wystąpienia zakażenia, zachorowania lub zgonu z powodu zakażenia
szpitalnego lub czynnika alarmowego, ze szczególnym uwzględnieniem
czynników ryzyka oraz charakterystyki biologicznego czynnika
chorobotwórczego, oraz inne informacje niezbędne do sprawowania nadzoru
epidemiologicznego, zgodnie z zasadami współczesnej wiedzy medycznej.
Ustawa o zapobieganiu oraz zwalczaniu
zakażeń i chorób zakaźnych u ludzi
6. Rejestr zakażeń szpitalnych i czynników alarmowych może być
prowadzony w formie papierowej lub w systemie elektronicznym,
a dane w nim zgromadzone są udostępniane podmiotom, o
których mowa w art. 30 ust. 1.
7. Minister właściwy do spraw zdrowia określi, w drodze
rozporządzenia:
1) listę czynników alarmowych,
2) sposób prowadzenia rejestru zakażeń szpitalnych i czynników
alarmowych, udostępniania danych nim objętych oraz okres ich
przechowywania,
3) wzory oraz sposób sporządzania raportów o bieżącej sytuacji
epidemiologicznej szpitala, o których mowa w ust. 1 pkt 5, oraz
tryb i terminy ich przekazywania właściwemu państwowemu
inspektorowi sanitarnemu - mając na względzie zapewnienie
skuteczności zapobiegania szerzeniu się zakażeń i chorób
zakaźnych oraz cele nadzoru epidemiologicznego.
Ustawa o zapobieganiu oraz zwalczaniu
zakażeń i chorób zakaźnych u ludzi
Art. 27.
1. Lekarz lub felczer, który podejrzewa lub rozpoznaje zakażenie,
chorobę zakaźną lub zgon z powodu zakażenia lub choroby
zakaźnej, określonej na podstawie ust. 9 pkt 1, ma obowiązek, w
ciągu 24 godzin od momentu rozpoznania lub powzięcia
podejrzenia zakażenia, choroby zakaźnej lub zgonu z powodu
zakażenia lub choroby zakaźnej, zgłoszenia tego faktu:
1) państwowemu powiatowemu inspektorowi sanitarnemu
właściwemu dla miejsca rozpoznania zakażenia lub choroby
zakaźnej lub
2) państwowemu wojewódzkiemu inspektorowi sanitarnemu, lub
3) innym podmiotom właściwym ze względu na rodzaj choroby
zakaźnej, zakażenia lub zgonu z powodu choroby zakaźnej.
Ustawa o zapobieganiu oraz
zwalczaniu zakażeń i chorób
zakaźnych u ludzi
Art. 27
2. W przypadku osób przyjmowanych do szpitala z
powodu zakażenia lub choroby zakaźnej lub
poddanych hospitalizacji z innych przyczyn, u których
rozpoznano zakażenie lub chorobę zakaźną,
obowiązek, o którym mowa w ust. 1, spoczywa na
kierowniku szpitala.
3. Lekarz lub felczer dokonujący zgłoszenia podejrzenia
lub rozpoznania zakażenia, choroby zakaźnej lub
zgonu z powodu zakażenia lub choroby zakaźnej
prowadzą rejestr zgłoszeń podejrzeń lub rozpoznań
zakażeń, chorób zakaźnych lub zgonów z powodu
zakażenia lub choroby zakaźnej.
Wykaz drobnoustrojów alarmowych
objętych systemem rejestracji
1) gronkowiec złocisty (Staphylococcus aureus) niewrażliwy
na metycylinę (MRSA) lub glikopeptydy (VRSA);
2) paciorkowiec ropotwórczy (Streptococcus pyogenes);
3) enterokoki (Enterococcus spp.) niewrażliwe na
glikopeptydy (VRE);
4) pałeczki Gram-ujemne (Enterobacteriaceae)
wytwarzające beta-laktamazy o
rozszerzonym spektrum substratowym (ESBL) lub
karbapenemazy (MBL);
5) pałeczka ropy błękitnej (Pseudomonas aeruginosa);
6) pałeczki niefermentujące z gatunku Acinetobacter spp.;
Wykaz drobnoustrojów alarmowych
objętych systemem rejestracji
7) laseczka beztlenowa z gatunku Clostridium difficile;
8) pałeczki jelitowe z gatunków Salmonella spp. i Shigella spp.;
9) maczugowiec błonicy (Corynebacterium diphteriae);
10) pałeczka krztuśca (Bordetella pertussis);
11) dwoinka zapalenia opon mózgowo-rdzeniowych (Neisseria
meningitidis);
12) prątki chorobotwórcze (Mycobacterium spp.)
13) wirusy: ospy wietrznej (VZV), odry, grypy, rotawirusy, RSV,
zapalenia wątroby typu B (HBV), zapalenia wątroby typu C (HCV),
nabytego niedoboru odporności u ludzi (HIV)
14) inne biologiczne czynniki chorobotwórcze wytypowane przez
kierownika zakładu lub przez ośrodki referencyjne w kraju lub
zagranicą w zależności od bieżącej sytuacji epidemiologicznej.
Zgłaszanie drobnoustrojów
alarmowych - praktyka
Laboratorium
wykrywanie
Przekazanie informacji
Lekarz prowadzący
rozpoznanie –
zakażenie /kolonizacja
Zgłoszenie zakażenia
Zespół Kontroli Zakażeń
- izolacja
- rejestr
Raport roczny
Inspekcja Sanitarna
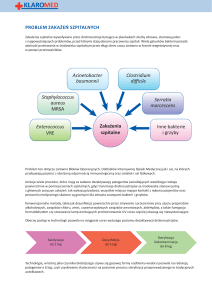
Problemy
Zakażenia wywołane przez 2-3
drobnoustroje alarmowe
Enterococcus sp. oporny na penicyliny
skala problemu
czy wymaga mniej uwagi niż np. MRSA
Adekwatność izolacji drobnoustrojów
alarmowych w stosunku do ilości zakażeń
szpitalnych – jaki % lekarze zgłaszają
Dostęp szpitali do danych z całego kraju
Oznaczanie lekooporności
drobnoustrojów
Metody klasyczne
Metoda krążkowa
Metody automatyczne
Metoda rozcieńczeniowa
E-testy
Metody genetyczne
Wykrywanie genów oporności
Genotypowanie i badania porównawcze w
ognisku epidemicznym
Fenotypy wrażliwości szczepów
wieloopornych
Antybiotyk
Acinetobacter
baumannii
Enterobacter
cloacae
Pseudomonas
aeruginosa
Pip/tazobactam
O
O
O
Ceftriakson
O
O
O
Cefepim
O
W
O
ceftazydym
O
O
O
karbapenemy
W/O
W
O/W
Fluorochinolony
O/W
O
O
Aminoglikozydy
W/O
O
O
W
W
W
KOLISTYNA
W-wrażliwy, SW – średniowrażliwy, O-oporny
Acinetobacter spp.
Acinetobacter baumannii – drobnoustrój
alarmowy z listy MZ
GIS - niedostępne aktualne dane dotyczące
odsetka opornych szczepów Acinetobacter w
szpitalach
Raport: „Stan sanitarny kraju” 2007
...”Pałeczki niefermentujące z gatunków
Acinetobacter i Pseudomonas oporne na antybiotyki
z grupy karbapenemów stanowiły ok. 10% pałeczek
tych gatunków – trend wzrostowy”...
Najczęstsze fenotypy Acinetobacter
spp.
Oporny tylko na penicyliny półsyntetyczne
i kotrimoksazol
Oporny na wszystkie betalaktamy z
wyjątkiem karbapenemów i sulbaktamu
oraz na aminoglikozydy, chinolony
Oporny na wszystkie grupy leków – CRAB,
alternatywa - kolistyna
Zakażenia, których można
uniknąć
Higiena szpitalna
Sterylizacja
Procedury operacyjne
Ręce personelu
Mycie i dezynfekcja powierzchni
Odkażanie pola operacyjnego
„laminal flow”
Dezynfekcja rąk
Monitorowanie pacjentów z czynnikami ryzyka
Jakość życia w chorobach
infekcyjnych
Aspekty prawne
Zakażenie jako choroba przewlekła
Fobie pacjentów - „choroba nieuleczalna” ( np.
zapalenie kości MRSA)
Znaczne pogorszenie komfortu życia
Pacjenci skolonizowani drobnoustrojem
alarmowym - trudności z przyjęciem do szpitala
Zakażenia szczepami wieloopornymi – skuteczne
antybiotyki niedostępne w lecznictwie otwartym
Pacjent lat 62
Uraz kończyny dolnej po przejechaniu przez kombajn
zbożowy
Pacjent w stanie upojenia alkoholowego
Stan ciężki
Rozległe obrażenia
Hospitalizacja
Stopa lewa, udo prawe, brzuch
Opracowanie ran
Amputacja stopy lewej
9 doba – operacja - niedrożność jelita
23 doba – reamputacja do wysokości 1/3 podudzia
lewego – martwica skóry
Pacjent lat 62
2 doby po operacji – rozległa martwica kikuta
oraz zapach charakterystyczny dla
beztlenowców
Reamputacja na wysokości uda
Badanie bakteriologiczne materiałów
śródoperacyjnych -– laseczki zgorzeli gazowej
Clostridium perfringens
Leczenie – penicylina +
klindamycyna+metronidazol
Hiperabaria w IMMiT w Gdyni – 13 ekspozycji
Pacjent lat 62
Wygojenie rany kikuta, długotrwała
rehabilitacja
Protezowanie
Roszczenie pacjenta w stosunku
do szpitala – zakażenie
szpitalne
Odpowiedzialność cywilna za błąd
w sztuce
Powstanie odpowiedzialności cywilnej uzależnione jest od
zaistnienia przesłanek w postaci zdarzenia wyprzedzającego
szkodę, szkody, związku przyczynowego , winy umyślnej lub
nieumyślnej
Możliwe warianty
Lekarz popełnił z winy umyślnej lub nieumyślnej błąd
diagnostyczny, którego skutkiem była szkoda dla pacjenta
Lekarz popełnił z winy umyślnej lub nieumyślnej błąd
terapeutyczny, którego skutkiem była szkoda dla pacjenta
Lekarz popełnił z winy umyślnej lub nieumyślnej błąd
techniczny, którego skutkiem była szkoda dla pacjenta
Kierownik ZOZ lub lekarz sprawujący funkcję kierowniczą
popełnił z winy umyślnej lub nieumyślnej błąd organizacyjny,
którego skutkiem była szkoda dla pacjenta
J. Zajdel Prawo Medyczne w algorytmach Progres 2010
Lekarski obowiązek dołożenia
należytej staranności
Obowiązkiem lekarza jest dołożyć należytą staranność w szeroko pojętym
procesie leczniczym
Możliwy wariant:
Lekarz nie dołożył należytej staranności na
jednym lub wielu etapach leczenia, czego
skutkiem było negatywne następstwo dla
życia lub zdrowia pacjenta
J. Zajdel Prawo Medyczne w algorytmach Progres 2010